Author Archives: admin
TOS FERINA. Què ens ha de fer pensar que el nostre fill la pot patir?
En aquests darrers mesos hem diagnosticat varis casos de TOS FERINA, una infecció que és bastant comú tot i que pràcticament tots els nens i nenes estan correctament vacunats. Aleshores, com és que encara se’n diagnostica?
Repassem una mica el tema..

1. Què hem de saber d’aquesta infecció?
La TOS FERINA és una infecció respiratòria bacteriana molt contagiosa, que comença amb un quadre de refredat que es pot allargar bastant i que després s’acompanya d’una tos molt característica, a ratxes i amb un soroll semblant al d’un gall, quan el nen agafa aire després de l’episodi de tos. És una infecció que habitualment afecta als nens, tot i que també es pot detectar en adults d’edat avançada. El grup de risc, però, continua sent el dels lactants més petits.
El causant de la infecció és la Bordetel.la Pertussis i la clínica ve determinada per l’alliberació d’una sèrie de toxines un cop el bacteri s’ha adherit a la paret de la mucosa respiratòria. Hi ha altres tipus de Bordetel·la, com la Parapertussis, que pot provocar una clínica similar, que anomenem síndrome pertussoide, més benigne ja que no es produeix la toxina.
El bacteri té el seu reservori únicament en els humans i es transmet per via aèria mitjançant les secrecions respiratòries. El seu període d’incubació habitualment és de 7-10 dies, però en ocasions es pot allargar fins a 21 dies.
És una infecció molt contagiosa, i pot arribar a afectar fins a un 90% dels contactes no immunes que conviuen amb el nen. És molt més contagiosa durant la fase catarral i les dues primeres setmanes de la tos, però això pot variar segons l’edat del nen i el seu estat immunitari previ abans de contagiar-se. Una vegada s’han completat els 5 dies de tractament antibiòtic deixa de ser contagiós.
El nombre de casos de tos ferina va disminuir molt en els països amb altes taxes de vacunació, però darrerament s’està veient un nou increment progressiu, amb taxes més altes i més greus en els lactants petits. La immunitat que provoca el fet d’haver passat la malaltia o d’haver rebut la vacuna, no és permanent.
2. Quina clínica dóna?
La presentació típica d’aquesta infecció és una fase inicial de refredat d’unes dues setmanes de duració amb congestió nasal i conjuntival, esternuts i febrícula, que pot estar present de manera ocasional. Posteriorment apareixen els accessos de tos, amb “gall” inspiratori, que moltes vegades acaba produint el vòmit, i es pot allargar fins a 4-6 setmanes. En els nounats, prematurs i lactants de menys de dos mesos, poden aparèixer crisis d’apnea i coloració blavosa peribucal (cianosis), sense que necessàriament hagin de tenir tos. Posteriorment arriba la fase de convalescència o recuperació, amb milloria lenta de la tos, de 2 a 3 setmanes, però que pot prolongar-se fins a 10 setmanes
3. Com es diagnostica?
El diagnòstic és bàsicament per sospita clínica, una tos amb les característiques abans descrites, sense cap altra causa que ho justifiqui, t’hi ha de fer pensar. Existeixen dues proves de laboratori que confirmaran el diagnòstic. La més fiable i ràpida es la detecció en secrecions respiratòries de material genètic del bacteri (PCR o reacció en cadena de polimerasa) i l’altra, més lenta, complexa i amb baixa sensibilitat, és el cultiu del bacteri. Aquestes proves, per a ser realment útils, s’haurien de fer durant les 3 primeres setmanes de símptomes.
4. Quines complicacions pot donar?
Acostumen a donar-se complicacions en els lactants de menys de 6 mesos. Podem trobar-nos amb apnees o pauses en la respiració, pneumònia, convulsions o mort sobtada. La mort en els menors de dos mesos es troba al voltant del 1% i dels 0,5% en els més grans, sobretot si es tracta de nens no vacunats.
5. Com es pot prevenir?
La mesura més eficaç per a la prevenció primària de la tos ferina és la vacunació. Per a la prevenció en els nounats i lactants més petits, el més efectiu és la vacunació de la mare durant la gestació.
Davant la sospita clínica de tos ferina, els contactes propers, de qualsevol edat i sigui quin sigui el seu estat vacunal, han de rebre profilaxis antibiòtica, amb la mateixa dosis i duració que la que es fa quan es tracta la malaltia, per tal de prevenir o limitar la transmissió secundària de la malaltia. Per aconseguir-ho s’ha d’iniciar abans dels 21 dies d’evolució de la fase de tos paroxística.
6. Quin és el seu tractament?
El tractament és eficaç, millorant la simptomatologia, com més aviat s’administra. Quan ja està present la tos pertussoide o paroxística, té poc impacte sobre la seva evolució clínica, però és important fer-ho per evitar el contagi.
L’antibiòtic d’elecció és l’azitromicina, una presa al dia i durant 5 dies. També es pot utilitzar l’eritromicina (7 dies) i la pantomicina (14 dies).
VACUNA CONTRA PAPIL.LOMA HUMÀ GRADASIL 9
La vacuna en front del virus del papil·loma humà (VPH) és una vacuna que ja fa temps que estem administrant en el calendari sistemàtic de vacunes a Catalunya (finançada) a les nenes.
EN ELS NENS NO ESTÀ CONTEMPLADA LA VACUNACIÓ AL NOSTRE PAÍS, PERÒ ÉS RECOMANABLE TAMBÉ VACUNAR ALS NENS?
1. Què és el virus del papil·loma humà?
El VPH, també anomenat papil·loma virus, és un virus molt estès que afecta a més del 80% dels homes i dones sexualment actives en algun moment de les seves vides, encara que en la gran majoria d’elles no provoca cap problema i vencen la infecció genital sense ni haver-se’n adonat.
N’hi ha més de 100 tipus de VPH, 30 dels quals afecten a la zona genital. Les varietats d’alt risc inclouen el tipus 16 i 18,
Només quan persisteixen els virus durant molts anys (20-30) a l’organisme i quan està provocada per certs tipus de VPH d’alt risc, és quan es pot provocar un tumor maligne:
- Càncer de coll d’úter, associat al VPH en el 99% dels casos
- Càncer anal, associat al VPH en un 84% dels casos.
- Càncer de penis associat al VPF en un 47% dels casos.
- Càncer de vulva i vagina.
- Càncer de boca i coll.
Un altre problema que provoquen aquests virus són les berrugues genitals, que són benignes, però molt molestes i freqüents, afectant també a tots dos sexes.
No hi ha cap tractament per eliminar el virus del papil·loma, però si que es poden tractar els seus efectes.
2. Com es contagia?
Es contagia amb el contacte de la pell amb la zona genital i anal, de manera que no és necessària la penetració per a que el virus pugui passar d’una persona a una altra. Tampoc l’ús del preservatiu pot prevenir totalment del contagi, que també es pot donar durant el joc sexual o el sexe oral.
3. Com es pot detectar-ne la seva presència de manera precoç?
En el cas de les dones es pot detectar prenent una mostra de cèl·lules de cèrvix, mitjançant la prova del Papanicolaou o citologia cervical, en la que es pot detectar la presència d’ADN del virus.
En el cas dels HOMES, actualment no existeix cap prova fiable per a detectar el VPH i sovint és difícil diagnosticar-ne la infecció, ja que les soques de major risc del virus NO DONEN CAP SÍMPTOMA.
En canvi, les soques considerades menys perilloses, si que donen com a símptoma les berrugues genitals, que es poden veure o sentir al tacte, tant en homes com en dones.
4. Quines vacunes tenim disponibles en front al virus del papil·loma?
En actualitat, hi ha tres vacunes en el mercat, Gardasil, Cervarix i Gardasil 9.
Totes protegeixen contra els dos tipus de papil·loma virus que amb major freqüència (70-80%) són causants del càncer, però Gardasil 9 amplia aquesta protecció ja que inclou nous tipus virals, arribant, com a mínim, a un 90% de cobertura.
Les persones vacunades desenvolupen defenses que eviten la infecció per aquests virus en cas de contacte, encara que cal tenir present que no tots els virus implicats en els tumors provocats per aquest virus estan continguts en les vacunes disponibles avui dia.
Les vacunes no serveixen com a tractament de les lesions precanceroses provocades pel virus.
Gardasil com Gardasil 9 també protegeixen contra la infecció pels papilomavirus que causen les berrugues genitals benignes.
5. Com s’administra la vacuna?
És una vacuna injectada que es posa habitualment al braç. Està inclosa en els calendaris d’immunització de totes les comunitats autònomes espanyoles, però només per a les NOIES, administrant-se entorn dels 12 anys. Està permesa la seva administració en nens a partir dels 9 anys d’edat. La pauta completa consta de 2 o 3 dosis, segons l’edat d’inici, i es finalitza en 6 mesos.
6. És segura la vacuna?
Existeix una por generalitzada des de que es va començar a vacunar a Espanya ara fa uns 11 anys. Ara per ara, després de més de 280 milions de dosis administrades, podem dir que, segons l’OMS a la seva darrera revisió, no hi ha raons que sustentin la relació de la vacunació en front al VPH amb altres efectes adversos, excepte de l’anafilaxi i el síncope, i es segueix considerant que la vacunació en front el VPH és extraordinàriament segura.
7. És recomanable vacunar també als nens??
En el nostre medi, de tota la patologia oncològica (càncer) relacionada amb el VPH, 1/3 correspon a homes.
L’HOME N’ÉS EL PRINCIPAL TRANSMISSOR DEL VIRUS i per tant és important vacunar als nens per evitar-ne la seva propagació. La vacunació de nens i nenes eliminaria per complert el virus.
El fet de només vacunar a les nenes, protegeix de manera parcial als nens, donat que hi ha un 20-25% de nenes que no estan vacunades i que hi ha països en els que no es vacuna a les noies. Els homes homosexuals també quedarien fora d’aquesta protecció.
La vacuna protegeix en front al càncer relacionat amb el VPH, per tant és ètic que ambdós sexes puguin rebre la vacuna.
La pauta de vacunació és la mateixa que la de les nenes:
-
- MENORS DE 15 ANYS: Dues dosis en un interval de 6 mesos
- MAJORS DE 15 ANYS: Tres dosis, la segona al mes de la primera i la tercera als 6 mesos.
“Actualment hi ha molts països que tenen la vacuna finançada tant per NENS com per NENES: Suïssa, Àustria, Noruega, EEUU, Canadà, Argentina ….”
Teniu més informació al web del centre, www.ferres.com, a l’apartat PORTAL PARES/INFORMACIO VACUNES/VACUNES OPTATIVES.
Mol·lusc contagiós: què és aquesta berrugueta que li ha sortit al meu fill?
Tot i que el mol·lusc contagiós és una erupció habitual en els nens, hi ha molts pares que no han sentit mai parlar d’ell.
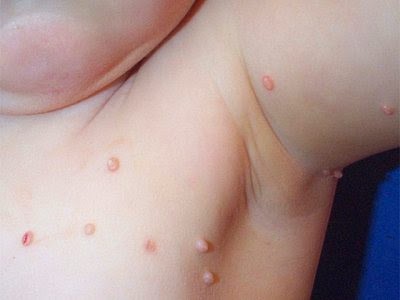 1. Quina n’és la causa?
1. Quina n’és la causa?
Es tracta d’una infecció per un virus de la família dels poxvirus. Com el seu nom indica és contagiosa i autoinocul·lable, és a dir que es propaga quan el nen se les toca, donant lloc a noves lesions Aquest virus té baixa capacitat per provocar una resposta immunològica a la persona infectada i això vol dir que es pot patir varies vegades.
2. A qui afecta?
És molt estrany veure-ho en nens menors d’un any; la seva màxima incidència és en nens de 2-3 anys. És molt més freqüent en climes càlids i on els nens porten poca roba. És una infecció que s’observa amb més freqüència en nens atòpics.
3. Com es produeix el contagi?
La transmissió es produeix per contacte directe pell amb pell o per mitjà d’objectes contaminats (tovalloles). Molts dels nens van sovint a piscina i el virus és resistent als productes químics desinfectants que s’utilitzen en aquest tipus d’instal·lacions. La forma de presentació pot ser aïllada o en forma d’epidèmies. El període d’incubació, des del contagi fins a l’aparició de les lesions, és d’entre 15 dies fins a 3 mesos.
4. Com es manifesta?
Consisteix en una erupció en forma d’un o més protuberàncies, rodones, de mida petita i de color rosat, blanc o del mateix color de la pell. La superfície és llisa i brillant i al tacte són suaus, i molts d’ells tenen la part central enfonsada o umbilicada (semblant a un melic).
Inicialment les lesions són molt petits, de la mida del cap d’una agulla, i mica a mica van creixent en el transcurs d’unes setmanes.
Poden aparèixer de forma aïllada,en forma de files o en agrupacions petites . La seva localització és variada, però tenen predilecció per a la regió axil·lar i engonal, així com els genitals.
No solen ser dolorosos, però poden picar, inflamar-se i posar-se vermells, o infectar-se, sobretot quan el nen s’ho toca o s’ho rasca.
5. Com es diagnostica?
El diagnòstic es fa a simple vista, per l’aspecte tant característic que té, sobretot quan es pot apreciar aquesta forma umbilicada. Únicament en els casos de lesions amb molta inflamació o de gran mida es poden plantejar dubtes.
6. Com es tracta?
En la majoria de casos, el mol·lusc contagiós es cura de forma espontània, i la durada pot ser molt variable, en general, la infecció desapareix al cap de 6 i 9 mesos, encara que de vegades pot perdurar fins a 3 o 4 anys. En molts casos, sobretot quan la infecció persisteix en el temps, es recomana el tractament, especialment per evitar el contagi i la possibilitat de desenvolupar complicacions.
El tractament es basa en l’eliminació dels nòduls de diferents maneres:
![]() Extraure el centre contagiós exprimint el nòdul amb unes pinces.
Extraure el centre contagiós exprimint el nòdul amb unes pinces.
![]() Extirpar les protuberàncies congelant-les amb crioteràpia. És el més ràpid però és dolorós i els nens no ho toleren gaire bé.
Extirpar les protuberàncies congelant-les amb crioteràpia. És el més ràpid però és dolorós i els nens no ho toleren gaire bé.
![]() Rascant-les amb una cullereta de vores afilades o curetatge.
Rascant-les amb una cullereta de vores afilades o curetatge.
![]() Aplicar un producte químic irritant per sobre de les lesions, com el hidròxid de potassi. Hi ha varis preparats comercials i es pot fer a casa; l’únic inconvenient és que pica una mica.
Aplicar un producte químic irritant per sobre de les lesions, com el hidròxid de potassi. Hi ha varis preparats comercials i es pot fer a casa; l’únic inconvenient és que pica una mica.
Es pot aplicar una crema anestèsica per sobre la lesió abans d’extreure-la. L’elecció de no tractar o tractar i decidir quin tractament utilitzar, estarà en funció del número de lesions, la localització i sobretot de l’opinió dels pares. És important saber que el tractament serà més efectiu quan abans es comenci i quan hi hagin poques lesions, per evitar que es vagi propagant i n’apareguin cada vegada més.
7. I es pot prevenir?
Cal seguir aquestes recomanacions per prevenir qualsevol contagi:
![]() Evitar qualsevol contacte físic proper, especialment amb les zones de la pell afectades.
Evitar qualsevol contacte físic proper, especialment amb les zones de la pell afectades.
![]() No compartir bany, roba o tovalloles ni banyar-se a la mateixa piscina que altres nens.
No compartir bany, roba o tovalloles ni banyar-se a la mateixa piscina que altres nens.
![]() Cobrir amb roba, tiretes o esparadrap les zones afectades.
Cobrir amb roba, tiretes o esparadrap les zones afectades.
![]() Rentar-se les mans de manera freqüent.
Rentar-se les mans de manera freqüent.
Si es compleixen tots aquests requisits, en general, no serà necessari treure el nen de la guarderia o l’escola, encara que sempre s’ha de valorar cada cas concret.
Baby led weaning o introducció de l’alimentació complementària autoregulada pel nadó

Bàsicament, el BLW consisteix a oferir-li al petit aliments sòlids en lloc de farinetes o purés. D’aquesta manera, el lactant pot passar a manipular els aliments amb les mans i ser ell mateix qui vagi descobrint les seves formes, sabors i textures mentre se’ls emporta a la boca.
Aquesta manera d’alimentar-se s’ha de compaginar amb una ingesta suficient de llet, ja sigui a través de la lactància materna o de fórmula. Un cop el petit no mostri més interès pels aliments oferts, no cal seguir donant-li més menjar ni forçar-lo a menjar més. Es tracta que sigui el propi nen el que regula quina quantitat vol menjar i que sigui ell mateix el que es posi a menjar a la boca, al seu ritme i prenent-se el temps necessari.
♦ Quan es pot començar?
A partir dels 6 mesos es comença amb l’alimentació complementària però per fer-ho amb BLW cal respectar també la maduresa del nadó i cal que:
![]() Es pugui asseure en una trona sense caure.
Es pugui asseure en una trona sense caure.
![]() Haver perdut el reflex d’extrusió (que no empenyi amb la llengua quan té alguna cosa a la boca)
Haver perdut el reflex d’extrusió (que no empenyi amb la llengua quan té alguna cosa a la boca)
![]() Mostrar interès pels aliments i ser capaç d’agafar coses i endur-se-les a la boca tot sol (coordinació ulls-ma-boca)
Mostrar interès pels aliments i ser capaç d’agafar coses i endur-se-les a la boca tot sol (coordinació ulls-ma-boca)
♦ Com es comença?
S’asseu el petit a taula amb la resta de comensals després d’haver-li donat la seva presa habitual de lactància materna o llet d’inici i se li dona llibertat pràcticament absoluta per escollir els aliments que vol provar. Naturalment són els pares qui seleccionen els aliments que posaran a taula, que han de seguir unes normes bàsiques d’alimentació, però serà el lactant qui decidirà com i quan els vol provar. Se li ofereix el menjar en lloc de posar-li a la boca, Al principi probablement només els porquejarà, n’explorarà la textura i se’ls posarà a la boca, però se n’empassarà ben poca quantitat. És normal i és part de l’aprenentatge. És millor escollir moments en que el petit no estigui cansat o tingui molta gana, d’aquesta manera estarà més tranquil i concentrat. Durant els àpats se li ofereix aigua per si en vol.
♦ Quins aliments són els més adequats per començar?
És adient preparar els mateixos aliments que faríem en puré, però a trossos. Sempre incorporar els aliments d’un en un i esperar uns dies abans d’incorporar-ne un de nou per tal de comprovar si el nen té algun tipus d’al·lèrgia. És important que els aliments siguin tallats a una mida i consistència adequada. Primer li donarem aliments tous en trossos grans i en forma de tires, que pugui anar xuclant o inclús aixafats i que ell pugui anar agafant a grapats amb tota la mà. Més endavant i a mesura que pugui realitzar la pinça amb els dits, anirà aprenent a agafar trossets mes petits, i també a menjar-los. Es pot oferir fruites, verdures, carn, formatge, ou ben cuits, pa, arròs, pasta i peix. Oferint aliments variants, li donarem l’oportunitat de descobrir sabors i textures diferents i també ens assegurem de que obté tots els nutrients que necessita. No és important l’ordre d’introducció dels aliments. Donat que l’únic nutrient que els pot faltar més enllà dels 6 mesos és el ferro, el més adequat és començar oferint al petit aliments rics en aquest: bròquil, pèsols, pollastre, cereals …
![]() Fruites madures i toves: plàtan, pera madura, nectarina, préssec, pruna, meló, síndria, cireres ( traient l’os si el nen és molt petit) …
Fruites madures i toves: plàtan, pera madura, nectarina, préssec, pruna, meló, síndria, cireres ( traient l’os si el nen és molt petit) …
La poma es pot donar ratllada o fer-la al forn, vapor, etc, … perquè s’estovi una mica.
![]() Verdures al vapor, cuites o al forn, senceres, a rodanxes o en palets: carbassó, carbassa, pastanaga, albergínia, pebrot, ceba, porro, nap, xirivia, moniato, patata … Verdures crues. A trossets o palets: Tomàquet, cogombre, enciam. “Arbolitos” de bròquil o coliflor.
Verdures al vapor, cuites o al forn, senceres, a rodanxes o en palets: carbassó, carbassa, pastanaga, albergínia, pebrot, ceba, porro, nap, xirivia, moniato, patata … Verdures crues. A trossets o palets: Tomàquet, cogombre, enciam. “Arbolitos” de bròquil o coliflor.
![]() Pa, bastons, torrades, El pa es pot untar d’oli, tomàquet … i les torrades amb patés o cremes. Galetes d’arròs i blat de moro.
Pa, bastons, torrades, El pa es pot untar d’oli, tomàquet … i les torrades amb patés o cremes. Galetes d’arròs i blat de moro.
![]() Civada. Amb llet, brou, aigua i fruites. Cereals sense sucre tipus “corn flakes”, arròs inflat, blat inflat, etc. Els poden agafar a cabassos o fent la pinça.
Civada. Amb llet, brou, aigua i fruites. Cereals sense sucre tipus “corn flakes”, arròs inflat, blat inflat, etc. Els poden agafar a cabassos o fent la pinça.
![]() Arròs. En boletes o igual que la resta de la família (l’agafaran a cabassos o amb cullera segons l’edat.
Arròs. En boletes o igual que la resta de la família (l’agafaran a cabassos o amb cullera segons l’edat.
![]() Macarrons o espaguetis. Fideus (millor gruixuts) o un altre tipus de pasta per a sopa. Deixar amb poc brou perquè puguin agafar-lo amb la mà.
Macarrons o espaguetis. Fideus (millor gruixuts) o un altre tipus de pasta per a sopa. Deixar amb poc brou perquè puguin agafar-lo amb la mà.
![]() Cus-cús. Al principi ho prenen a cabassos. Quinoa. En amanida o sopa, o fent croquetes o hamburgueses.
Cus-cús. Al principi ho prenen a cabassos. Quinoa. En amanida o sopa, o fent croquetes o hamburgueses.
![]() Carn a trossets o tires. Pollastre, vedella, gall dindi, conill … en general qualsevol tipus de carn preferint les més magres.
Carn a trossets o tires. Pollastre, vedella, gall dindi, conill … en general qualsevol tipus de carn preferint les més magres.
![]() Peix a trossets petits. Revisar bé que no quedi cap espina.
Peix a trossets petits. Revisar bé que no quedi cap espina.
![]() Purés o cremes (si a la família hi ha costum) El poden prendre begut, fent-lo més líquid o mullant-lo amb pa.
Purés o cremes (si a la família hi ha costum) El poden prendre begut, fent-lo més líquid o mullant-lo amb pa.
![]() Llegums: pèsols al vapor o saltats, cigrons cuits o en hummus, llenties. Es poden fer també hamburgueses o croquetes.
Llegums: pèsols al vapor o saltats, cigrons cuits o en hummus, llenties. Es poden fer també hamburgueses o croquetes.
![]() Pernil dolç o gall dindi. Enrotllat o a trossets.
Pernil dolç o gall dindi. Enrotllat o a trossets.
![]() Croquetes.
Croquetes.
![]() Truita francesa
Truita francesa
♦ Quins aliments són els més adequats per començar?
Aliments amb sucres afegits o amb sal. Tampoc podrem donar-li mel, peix espasa, marisc o ous poc cuits. També cal evitar aliments durs amb risc d’ennuegament, per exemple els fruits secs, crispetes i la pastanaga o poma crua. Si no tenen dents o poques, s’aconsella evitar aliments molt durs que puguin sortir disparats cap a la gola quan intenti aixafar-lo amb les genives, per exemple un tros de poma. En general evitar aliments que tinguin una mida similar a la de la seva gola (raïm) i aquells que per la seva consistència no es puguin aixafar amb la llengua i el paladar. Els pèsols i els cigrons, millor aixafar-los al principi i que ell els agafi amb les mans.
♦ Quins aliments són els més adequats per començar?
Permet als infants explorar el sabor, la textura, el color i l’olor dels aliments, Això també afavoreix que aprengui a diferenciar els aliments per separat, impossible en el cas de les farinetes que inclouen barreges de diversos aliments a la vegada.
El nen incorpora a una edat molt primerenca els hàbits alimentaris de la família, menjant el mateix tipus d’aliments i d’una manera independent, és a dir per si mateix.
En el futur, el petit estarà més obert a l’acceptació de nous aliments i serà més fàcil que assimili una dieta més complerta.
No estem obligant a menjar al petit una determinada quantitat de menjar, sinó que menja en funció de la seva gana. Això s’associa amb menors índex de sobrepès i obesitat.
Els ajuda a agafar confiança i independència i desenvolupa la seva coordinació mà-ull i també habilitats a l’hora de mastegar.
♦ Quins aliments són els més adequats per començar?
Una de les principals pors dels pares quan donen aliments sòlids al nadó són els ennuegaments. Per això és important estar sempre present quan se li dóna menjar al petit, no deixar-lo sol amb menjar a l’abast. No tallar el menjar en trossos massa petits que es puguin quedar encallats en empassar-los i obstruir la via aèria. Per evitar els ennuegaments és important no fer servir coberts, que sigui ell mateix el que experimenti amb les seves mans per conèixer de què es tracta abans de posar-s’ho a la boca.
Una altra preocupació és que al principi mengen poc, però hem de tenir present que això és normal i no hem de forçar-los. L’energia que han de prendre els nens de 6 a 8 mesos a través de l’alimentació complementària és d’un 20% del total, aproximadament, la resta d’energia i nutrients el rebrà de la llet. És cert que en alguns casos es pot produir un consum reduït de verdura, fruita o proteïna animal, i això pugui derivar a una anèmia ferropènica, però el seguiment del seu creixement ens avisarà d’algun possible dèficit i de quines mesures s’hauran d’adoptar per a corregir-ho.
Tinc angines. Cal que prengui antibiòtic?

Les amígdales són unes masses de teixit de color rosat i de forma oval que es localitzen a ambdós costats del coll. Formen part del mecanisme de defensa de l’organisme, encarregant-se de fabricar limfòcits B, que mitjançant la producció d’anticossos, detecten i eliminen agents infecciosos.
A mesura que el nen creix i entra en contacte amb diferents microorganismes, la seva mida augmenta, Aquesta és màxima entre els 3-6 anys i no és fins als 7-8 ,en que s’aprecia una disminució progressiva.
La malaltia més comuna associada a les amígdales son les angines o amigdalitis. Pot afectar tant a adults com a nens, però és molt més freqüent durant l’edat pediàtrica. En aquest grup d’edat la causa més freqüent són els virus, tot i que a vegades, un 20-30% dels casos, la infecció pot originar-se per bactèries, principalment entre els 5-10 anys. La faringo-amigdalitis aguda per estreptococ del grup A o pyogenes és la causa bacteriana més freqüent. Acostumem a veure’n més a finals de tardor, hivern i primavera.
La simptomatologia ens ajudarà a distingir entre unes angines víriques o bacterianes.
1-Víriques: tenen un inici lent, amb un període d’incubació d’uns 3 dies, Després, a més del mal de coll típic, apareixen tos, febre baixa, dolors musculars, mucositat nasal, conjuntivitis o diarrea.
2-Bacteriana: els símptomes apareixen de manera més sobtada. No hi ha tos ni congestió nasal, i el mal de coll és molt intens, sobretot en empassar. La febre és elevada, Els ganglis del coll i sota la mandíbula, es troben inflamats i dolorosos i les amígdales estan vermelles i poden presentar plaques blanques. Pot acompanyar-se de mal de panxa, i nàusees, mal d’oïda i de cap.
Quan el procés és víric, simplement s’ha de vigilar l’evolució clínica durant una setmana i tractar els símptomes amb analgèsics i antitèrmics. Només en el cas que les angines siguin bacterianes, es prescriurà antibiòtic.
Donat que a vegades la clínica ens pot despistar alhora de diferenciar entre unes angines víriques o bacterianes, disposem d’una prova senzilla i ràpida (Faringotest o StrepA) que detecta la presència de l’estreptococ a nivell amigdalí. Només en aquells casos en que la prova surti positiva, receptarem antibiòtic. El tractament habitual es fa amb penicil·lina o amoxicil·lina (els primers dos dies les dosis cada 8 hores i després cada 12 hores) i la duració serà de 10 dies. És important completar la pauta antibiòtica per tal d’eliminar l’estreptococ de les amígdales, principalment en els casos en que les amígdales són molt grans, així com per evitar el risc de patir recaigudes i complicacions pròpies de la mateixa bactèria.
Les complicacions supuratives poden aparèixer en un 2% dels casos i serien otitis, sinusitis, abscés amigdalina o mastoïditis. Les complicacions no supuratives serien excepcionals, però s’han de tenir en compte i serien la glomerulonefritis (afectació del ronyo), artritis i febre reumàtica.
En ocasions, ens trobem amb nens que presenten de manera recurrent angines. En aquests casos seria important descartar que no hi hagi un familiar portador del germen i que és qui contagia al nen de manera periòdica.
La cirurgia amigdalina cada vegada és menys freqüent i s’han establert uns protocols per determinar en quins casos està indicada:
• Amigdalitis de repetició: 7 o més episodis en un any. 5 episodis a l’any en els darrers dos anys. 3 episodis a l’any en els darrers tres anys).
• Nens amb problemes obstructius: és important saber si el nen ronca només quan està refredat o sempre, i si durant el son realitza pauses de respiració. En aquest grup de nens és important realitzar un estudi de polisomnografia per descartar que presenti APNEES.
Actualment la cirurgia consisteix en una reducció de la mida de l’amígdala, d’aquesta manera deixem restes de teixit amigdalí i la funció protectora i de defensa es pot seguir duent a terme sense problemes.
